La relation entre cannabis et schizophrénie a longtemps alimenté les discussions parmi les spécialistes de la santé mentale et les amateurs de cannabis. En 2025, cette question reste aussi brûlante, tant par les avancées scientifiques que par les expériences humaines qui viennent la complexifier. Fumer un simple joint pourrait-il déclencher une schizophrénie latente ou aggraver une pathologie déjà existante ? Comment le THC et le CBD jouent-ils des partitions opposées dans cette histoire ? Ces interrogations ne sont pas que théoriques : elles touchent des milliers de jeunes, des familles, et les professionnels de santé qui voient défiler des cas où le cannabis est accusé d’être la graine du trouble. En explorant les données les plus récentes, émaillées d’études épidémiologiques et génétiques, mais aussi en scrutant les mécanismes du cerveau sous influence, cet article plonge au cœur du débat pour disséquer la réalité des risques, mettre en lumière les situations à risque, et tenter d’apporter une Conscience éclairée sur cette relation complexe.
Association entre consommation de cannabis et risque accru de schizophrénie : données épidémiologiques et nuances
Depuis plusieurs décennies, chercheurs et cliniciens s’interrogent sur le lien entre usage de cannabis et survenue de troubles psychotiques, en particulier la schizophrénie. L’évidence d’une association existe et a été documentée dans des études de populations entières. Un exemple marquant est celui de l’enquête multicentrique européenne menée par Di Forti et ses collègues, publiée en 2019 dans The Lancet Psychiatry. Cette étude comparait 901 patients après un premier épisode psychotique et 1 237 témoins sains. Le verdict est frappant : consommer quotidiennement du cannabis avec un taux élevé de THC (supérieur à 10 %) multiplie par cinq le risque de développer un trouble psychotique. Amsterdam et Londres, où les variétés puissantes circulent facilement, illustrent ce phénomène à travers des chiffres qui interpellent. C’est ici que Santé Cannabis prend tout son sens, en mettant l’accent sur la vigilance nécessaire quant à la qualité et la puissance des produits consommés.
Mais, cette corrélation ne signifie pas nécessairement causalité. La complexité des facteurs environnementaux, génétiques et psychosociaux rend toute conclusion définitive difficile. L’étude de Gage et al. (2017) apporte un éclairage intéressant en employant une méthode dite de randomisation mendélienne pour mieux démêler la causalité possible. Malgré une indication d’un lien causal, il reste une marge d’incertitude à cause de facteurs confondants, tels que le stress ou d’autres substances. Le tableau n’est donc pas aussi noir : le cannabis, s’il ne provoque pas automatiquement la schizophrénie, peut constituer un amplificateur majeur, notamment lorsqu’il est consommé intensément. Cette distinction rappelle l’importance d’une Feuille Prudence dans le discours autour du cannabis.
Pour saisir tout l’enjeu, il faut garder à l’esprit que la majorité des consommateurs n’évoluent jamais vers un trouble psychotique. Ce qui fait basculer certaines personnes ? Ce « facteur X » reste un sujet de recherche active et fait intervenir des éléments multiples, dont l’environnement familial, la génétique et l’état psychologique au moment de la consommation.

Comment la génétique influe sur la sensibilité au cannabis et risque de schizophrénie
Un aspect souvent méconnu mais décisif dans le débat est celui de la vulnérabilité génétique. Pourquoi certains d’entre nous peuvent-ils consommer du cannabis sans problème apparent tandis que d’autres se fragilisent psychiquement ? Selon plusieurs études, comme celle de Casadio et al. (2018), certains polymorphismes génétiques, notamment dans les gènes COMT et AKT1, modifieraient la sensibilité de l’organisme au cannabis. Cette variation affecterait la régulation de la dopamine, neurotransmetteur central dans la physiopathologie de la schizophrénie.
Pour illustrer, le variant Val/Val du gène COMT multiplie par trois le risque de manifestation de symptômes psychotiques chez les consommateurs réguliers. De même, le variant C/C du gène AKT1 double ce risque. Des études comme celles menées par Van Os et ses collaborateurs ont renforcé ces constatations, en associant des profils génétiques précis à une susceptibilité plus élevée à la psychose, surtout en cas d’usage prolongé de cannabis riche en THC.
Mais attention, ces résultats sont à nuancer. Ils reposent sur des échantillons limités, ce qui restreint leur portée à l’échelle de la population générale. De plus, même chez les porteurs de ces variants, le développement de symptômes psychotiques ne se traduit pas systématiquement par une schizophrénie. Cela montre que le cannabis agit plutôt comme un déclencheur chez des individus déjà vulnérables, en lien avec d’autres facteurs comme le stress ou des troubles psychologiques sous-jacents.
Ce lien génétique éclaire aussi la notion de Parole de Prévention : un message ciblé, qui ne diabolise pas le cannabis de manière uniforme, mais qui conseille la prudence en fonction du profil individuel. En 2025, cette démarche personnalisée gagne du terrain dans le conseil médical, notamment pour les jeunes à risque.
Consommation précoce de cannabis et impact sur le cerveau adolescent : un facteur de risque majeur pour la schizophrénie
L’adolescence est une période charnière pour le cerveau, marquée par une maturation intense des circuits neuronaux, particulièrement dans le cortex préfrontal. Sa vulnérabilité pendant cette phase est au cœur des préoccupations autour du Cannabis Conscience. Les données issues d’une méta-analyse réalisée par Myers et al. (2020) sur 10 cohortes longitudinales en attestent : la consommation de cannabis avant 18 ans multiplie par deux à quatre le risque d’apparition de troubles psychotiques au cours de la vie.
Par ailleurs, la fréquence et l’intensité de la consommation modulent ce risque. Plus le jeune consomme régulièrement, plus le danger augmente, d’autant plus quand il s’agit de produits riches en THC. La recherche de Meier et ses collègues (2012) complète ce tableau en révélant que ces jeunes consommateurs précoces subissent également des déficits cognitifs durables, notamment sur la mémoire de travail et la prise de décision, qui peuvent précéder ou accompagner une psychose.
Ces déficits ne sont pas anodins : ils sont parfois les symptômes invisibles annonciateurs d’une schizophrénie latente. C’est la raison pour laquelle la prévention aux abords du cannabis en période scolaire ou dans les familles doit être renforcée. Les campagnes actuelles, tout comme les professionnels de santé, insistent sur la nécessaire prudence et la compréhension des NeuroRisques liés à une exposition trop précoce.
Pour les familles, il est crucial de surveiller la consommation chez les adolescents et d’être attentif à certains signaux : repli social, troubles du sommeil, anxiété chronique ou pensées bizarres. Agir rapidement peut freiner une trajectoire menant à la psychose et améliorer significativement le pronostic.
Distinction cruciale entre THC et CBD : vers une meilleure compréhension des mécanismes psychotiques liés au cannabis
Le cannabis, malgré son image homogène, recèle en réalité une diversité chimique aux effets très différents sur la Santé Cannabis. Deux composés majeurs s’opposent dans leur influence sur le cerveau : le THC et le CBD.
Le THC – tétrahydrocannabinol – est le principal responsable des effets psychoactifs du cannabis. Il est associé à des symptômes psychotiques tels que paranoïa, hallucinations ou désorganisation mentale, surtout à fortes doses. Bhattacharyya et al. (2010) ont démontré que le THC modulait l’activité de régions cérébrales impliquées dans la perception et la cognition, induisant des états proches de la paranoïa.
À l’inverse, le cannabidiol (CBD) apparaît comme un stabilisateur. Expérimentalement, il réduit certains effets délétères du THC, notamment les symptômes paranoïdes, en agissant sur des récepteurs particuliers du cerveau. Une étude clinique de Murray et al. (2017) suggère même que le CBD pourrait atténuer les symptômes psychotiques chez des patients schizophrènes, ouvrant une piste thérapeutique prometteuse.
Ce déséquilibre entre THC élevé et CBD faible, caractéristique des variétés modernes de cannabis comme la skunk, accentue les risques psychotiques. C’est une donnée incontournable pour orienter les politiques sanitaires et la réglementation, qui doit prendre en compte non seulement la quantité consommée, mais aussi la composition chimique du produit.
Malgré cela, comme le rappelle le site expert CBD Shop Français, le CBD ne peut être promu comme solution miracle sans un encadrement médical strict, tant les recherches restent encore circonscrites à des populations et des durées limitées. La vigilance reste donc de mise.
Dépendance au cannabis et implications sur la gestion des troubles psychotiques
La dépendance est un volet souvent négligé quand on parle du cannabis dans son rapport à la schizophrénie. Pourtant, selon Volkow et al. (2014), environ 9 % des consommateurs réguliers développent un trouble lié à l’usage du cannabis, ce qui impacte fortement la santé mentale.
Un sevrage difficile, avec irritabilité, insomnie et anxiété, peut pousser à la rechute, rendant la prise en charge plus complexe. Budney et ses collègues (2004) ont décrit un syndrome de sevrage dont la persistance peut durer plusieurs semaines, au moment même où une stabilisation psychique est essentielle.
De plus, la consommation excessive peut engendrer des épisodes aigus allant jusqu’à la psychose transitoire. Les bad trips, marqués par panique et délire, illustrent ces passages à vide dramatiques. Cela souligne le risque élevé que courent les personnes vulnérables, et impose une Prise de Parole claire sur les impacts de la surconsommation.
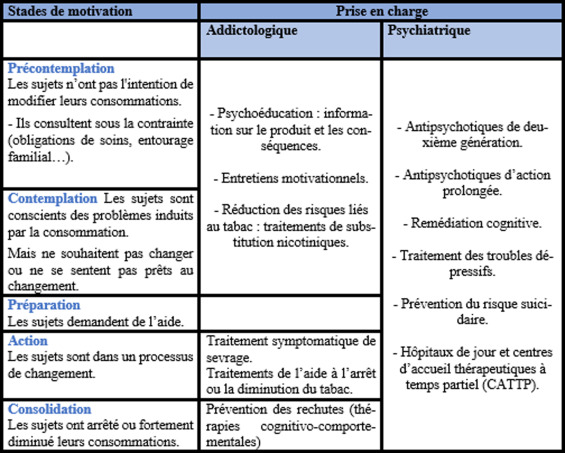
Cette réalité invite à renforcer les protocoles de prévention psychose, en insistant sur l’accompagnement personnalisé et le soutien psychologique dans les démarches d’arrêt ou de réduction. En 2025, ces approches deviennent une priorité dans les services spécialisés, combinant pharmacologie et thérapies cognitivo-comportementales.
Bad trips : un danger sous-estimé de la consommation de cannabis pour la santé mentale
À l’intersection de la consommation et des troubles psychiques, les bad trips représentent une expérience intense d’anxiété et de délire. La majorité des usagers associent ces épisodes à des moments exceptionnels, mais ils ne sont pas anodins, notamment pour les jeunes ou les personnes à prédispositions génétiques.
Les travaux de Kuepper et al. (2011) démontrent qu’entre 15 et 20 % des consommateurs occasionnels peuvent présenter des symptômes paranoïdes transitoires, surtout lorsque le THC est très concentré. Ces symptômes comprennent des idées de persécution, des hallucinations ou un sentiment de contrôle extérieur — autant d’éléments qui font écho aux manifestations initiales d’une schizophrénie.
Si la plupart des bad trips s’estompent sans séquelle, certains peuvent évoluer vers une psychose aiguë, accentuant la fragilité du patient. L’enjeu est donc d’identifier ces signaux précoces et d’adopter une Parole de Prévention adéquate, rassurante mais ferme, pour prévenir un emballement psychotique qui pourrait laisser des traces durables.
Cette thématique est prise en compte dans les programmes éducatifs et dans la formation des spécialistes, à travers un dialogue ouvert entre experts et usagers.
Décompensation psychotique sous cannabis : étude des facteurs aggravants et pistes de protection
Quand une schizophrénie s’installe ou qu’un trouble psychotique fait son apparition, la consommation de cannabis devient un facteur aggravant redoutable. La recherche menée par Schoeler et al. (2020), avec un suivi rigoureux sur dix ans de 229 patients post-premier épisode psychotique, illustre parfaitement cette réalité : ceux qui continuent à fumer connaissent des rechutes plus fréquentes et des symptômes plus sévères.
Ce phénomène, que l’on nomme décompensation psychotique, est aussi lié à l’exposition cumulative au THC mais aussi à d’autres facteurs environnementaux comme le stress, les traumatismes ou l’isolement social. L’étude de Radhakrishnan et al. (2022) approfondit cette vision en rappelant que ces décompensations sont particulièrement prononcées chez les adolescents et jeunes adultes en pleine phase de construction identitaire.
Les implications pratiques sont multiples : l’arrêt du cannabis fait partie intégrante du traitement et de la stabilisation des patients, tout comme un suivi psychiatrique étroit et des stratégies de soutien psycho-social. Ces mesures permettent de réduire sensiblement les risques de rechutes et d’améliorer la qualité de vie, témoignant de l’importance d’une Parole de Prévention qui englobe prévention, suivi, et engagement thérapeutique.